(D)e første antipsykotika ble utviklet for omtrent 60 år siden. Troen på disse legemidlene var da så stor at det ikke ble utført en eneste randomisert studie der en gruppe pasienter ikke brukte antipsykotika. Det finnes fremdeles ingen slike studier. ...Dette (studier der alle får antipsykotika i begynnelsen) er altså ikke studier som kan fange opp effekten av å bruke antipsykotika, de kan bare undersøke effekten av å slutte etter å ha brukt dem. Smedslund, Stoltenberg Tidsskr Nor Legeforen 2018 doi: 10.4045/tidsskr.18.0729
I ”Medisinfrie sykehusposter – et kunnskapsløst tiltak” ble antipsykotiske legemidler ansett å ha veldokumentert effekt og som førte til en revolusjon i behandlingen av psykoselidelser. Innføring av ca. 50 medikamentfrie poster av ca. 4000 i psykiatrien ble betegnet «et gigantisk feilgrep» i strid med psykoseretningslinjene.
Alle tilbys nevroleptika og nesten alle blir medisinert i standard behandling (TAU). Hva er effektene og evidensen av nevroleptika og medisinfri behandling? Hvor mange skal medisineres? Medisinfri behandling har større effekt og færre bivirkninger enn nevroleptika dvs. medisinfri behandling er forsvarlig som alternative for mange, dvs. medisineringen kan halveres.
Innhold
Effekt førstegangspsykose 1
Oversikt akutt symptomreduksjon nevroleptika : kilder, årstall og effekter 1
Oversikt symptomreduksjon medisinfri: kilder, årstall og effekter 2
Pasienters reaksjon på dagens over- og feilmedisinering 4
Behandlernes reaksjon 5
Konklusjon 5
Bola et al. Cochrane.org 2011 fant bare 5 studier som sammenlikner antipsykotika behandling med placebo eller psykososial terapi. Folkehelseinstituttet konkluderer 2019 derfor i Nytteverdien av behandling for voksne med primær psykose: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose.»
FHI 2021 ISBN 978-82-8406-251-8: The effect of antipsychotics on first episode psychosis: a systematic review. «Based on the evidence in this report it is uncertain whether the effect of antipsychotics is different from the effect of non-pharmacological interventions, either given alone or in combination with placebo, in relation to psychosis symptoms and social functioning in people with first episode psychosis.»
Symptomer måles i Positive and Negative Syndrome Scale (PANSS). NNT er number to treat, dvs. hvor mange pasienter som må behandles for å hjelpe en.
|
kilde |
symptomreduksjon |
effektstørrelse % |
effektstørrelse NNT |
|
Paulsrud utvalg 2011 |
10% til 40% |
10-20% |
NNT=5 – NNT=10 |
|
Leucht et al. 2009 |
«minimal respons» 20% |
17% |
NNT=6 |
|
Leucht et al. 2017 |
«god respons» 50% |
9% |
NNT=11 |
|
Leucht et al. 2017 |
«minimal respons» 20% |
21% |
NNT=5 |
|
Retningslinjene 2013 |
|
30-42,5% |
NNT=2,2 – NNT=3,3 |
Nevroleptika effektene er usikker da dem kommer fra studier med «pseudo-placebo» dvs. seponering ikke antipsykotikanaive pasienter (1).
Paulsrud angir 25% for å hindre tilbakefall og Leucht et al 2012 angir NNT=3 (brukt av FHI 2019). Alle verdier er mindre enn 50% sannsynlighet.
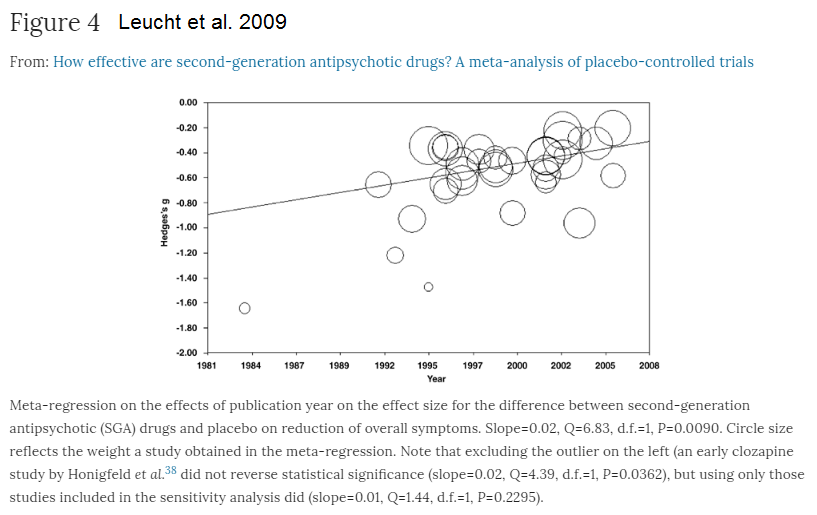
Leucht et al 2009 har funnet at effektene i studiene var høyere før (se Figure 4) som forklarer noe av avvikene mellom Paulsrud/Leucht og retningslinjene, selv om Leucht et al. 2009 for 41% minus 24% for pseudo-placebo lik 17% dvs. NNT=6 er med i referansene til retningslinjene. 47% av deltagerne sluttet å ta medisinen.
Når 50% symptomlette for 9% av pasientene blir betegnet som revolusjon så er placebo-effekten en enda større revolusjon. Man skulle tro at alle fornuftige mennesker ser det. Dette gjelder alle studiene. Hvor er «det store flertallet (der)medisiner bidrar til symptomlette»? Bløffer psykiaterne?
Symptomer måles i Positive and Negative Syndrome Scale (PANSS). NNT er number to treat, dvs. hvor mange pasienter som må behandles for å hjelpe en
|
kilde |
symptomreduksjon eller annen respons |
effektstørrelse % |
effektstørrelse NNT |
|
Leucht et al. 2017, nevroleptika |
«god respons» 50% |
9% |
NNT=11 |
|
Fiona Pharoah et al., 2010, familieterapi |
relapse events and hospitalisations |
|
NNT=7 |
|
Irene Bighelli et al., 2018, kognitiv terapi |
«minimal respons» 20% |
44,5% |
|
|
Irene Bighelli et al., 2018, kognitiv terapi |
«god respons» 50% |
13,2% |
|
|
Morrison et al. 2012, kognitiv terapi |
«god respons» 50% |
50% |
NNT=2 |
|
Paul M. Grant et al 2017, CT-R kognitiv terapi |
20% CT-R Compared to TAU |
|
Negativ: NNT= 4,4 |
|
reinnleggelse |
|
NNT=2.9 |
|
|
Haram et al. 2018, Psycho-therapy, dialog therapy |
20% Global Assessment of Functioning (GAF-S) |
|
NNT=1.35 (GAF-S) |
Men man var så overbevist over nevroleptikas fortreffelighet at studier/forsøk uten medisinering ble ansett uetisk. John R Bola. 2005 (Medication-Free Research in Early Episode Schizophrenia: Evidence of Long-Term Harm?) fant 7 studier derav 4 randomisert. Effektene taler for å oppheve bannlysing av forsøk uten medisinering. En av disse studie Rappaport et al. 1978 fant at umedisinerte klarte seg bedre, bl. a. når det gjelder reinnleggelse: NNH 2.9 (NNH= number need to harm). Lengden av studien var 3 år.
For kognitiv terapi en metaanalyse med 33 studier til sammenlikning: Irene Bighelli et al., December 2018: Response rates in patients with schizophrenia and positive symptoms receiving cognitive behavioural therapy. «Results. On average, 44.5 and 13.2% of the patients reached a 20% (minimally improved) and 50% (much improved) reduction of overall symptoms. Similarly, 52.9 and 24.8% of the patients reached a 20%/50% reduction of positive symptoms.» Det finnes mer forskning som støtter kognitiv terapi: Jauhar et al. 2019 og Daniela Polese et al. 2019 inneholder flere studier og sammenlikner effekter.
FHI har bare funnet 5 studier med antipsykotikanaive pasienter. I «Nytteverdien av behandling for voksne med primær psykose: dokumentasjonsgrunnlag for samvalgsverktøy» (SBN 978-82-8406-009-5, 2019) ble det derfor konkludert: «Det er usikkert om symptomer på psykose påvirkes av antipsykotika ved tidlig psykose».
Se også FHI 2021 ISBN 978-82-8406-251-8: The effect of antipsychotics on first episode psychosis: a systematic review. «Based on the evidence in this report it is uncertain whether the effect of antipsychotics is different from the effect of non-pharmacological interventions, either given alone or in combination with placebo, in relation to psychosis symptoms and social functioning in people with first episode psychosis.»
FHI direktøren har 5.11.18 ordlagt seg slik: «Vi hevder for øvrig ikke i rapporten vår at antipsykotika er effektivt på kort sikt» pga. at studiene ikke gjennomført med antipsykotikanaive pasienter.«Vi kjenner ikke til at det i løpet av mer enn 60 år med antipsykotika er gjort en eneste placebo-kontrollert randomisert studie av antipsykotikanaive pasienter med førstegangspsykose.»
Retningslinjene informerer om «det i en del situasjoner er nødvendig og riktig å bruke tvang». De tyske retningslinjene (S3-Leitlinie Schizophrenie, 15.3.19) har Morrisen et al. 2014 med som referanse 519 og anbefaler derfor kognitiv adferdsterapi (Kognitive Verhaltenstherapie, KVT) for alle anbefaling (Empfehlung) 36, 55, 60, 61 og når antipsykotika blir avvist anbefaling 65.
I en informasjonsbrosjyren utarbeidet av fagfolk og pasientorganisasjonene (Antipsychotics Information Brochure) blir bivirkningene og mange alternativer oppført for dem som nekter antipsykotika for forsalg til 5 alternative valg.
Heidenheim Klinik für Psychiatrie Psychotherapie und Psychosomatik praktiserer følgende: «Pasienter som nekter medisinering for sin mentale sykdom under opphold i vår klinikk forblir ikke "ubehandlet", men har tilgang til hele det terapeutiske program inkludert peer-to-peer-rådgivning. Denne kan også gjennomføres sammen med de pårørende.»
Man kan ikke si at det er gått bedre for mennesker med psykiske lidelser etter at medisinene kom. Jeg mener at det aldri er uforsvarlig å ikke gi medikamenter, selv i situasjoner hvor det ut fra en faglig vurdering kan være rimelig å anbefale bruk av medikamenter. I dette bildet er det på tide at det kommer slike tilbud, sånn at brukerne har valgmuligheter, sier Magnus Hald.
Det viser seg at kognitiv terapi har ingen problemer å oppnå større effekt i begynnelsen (2) med mange flere studier enn FHI finner i «Nytteverdien av behandling for voksne med primær psykose: dokumentasjonsgrunnlag for samvalgsverktøy» (SBN 978-82-8406-009-5, 2019) for antipsykotika.
Medikamentfrie behandlingsforløp for personer med psykoselidelser 2019. ERFARINGER FRA PILOTPROSJEKTET I HELSE BERGEN konkludere at medikamentfrie forløp er mulig å gjennomføre i ordinære psykosepoliklinikker. I følge behandlere går 40 % av forløpene bra, 30 % moderat og 30 % dårlig.
Francey et al. 2020: Psychosocial Intervention with or without Antipsychotic Medication for First Episode Psychosis: A Randomized Noninferiority Clinical Trial. «The primary outcome was level of functioning as assessed by the SOFAS at 6 months... The selected sample recruited to this study, psychosocial treatment alone was not inferior to psychosocial treatment plus antipsychotic medication»
Allikevel tilbys alle nevroleptika og nesten alle blir medisinert. Tomi Bergström, Jaakko Seikkula et al. 2018 (3) sammenlikner alle 108 Open dialogue pasienter med alle 1763 FEP pasienter i Finland over et tidsrom av 19 år. Open dialogue (OD) bruker nevroleptika for 20% av pasientene i begynnelsen, standard behandling (CG control group) 70%. Ved avslutning bruker med OD 36% av pasientene nevroleptika for CG er det 81%. Uføretrygding, reinnleggelse og pasienter under behandling halveres med OD. Standardiserte dødstall (SMR) synker fra 3,4 til 2,9 med OD. Denne registerstudie beskriver fakta/realitet i Finland. Drastisk reduksjon av nevroleptika bruken gir bedre behandlingsresultater.
Lav symptomletteeffekt i begynnelsen, ingen evidens for langtidseffekt (4), bivirkningene, omfang av negative virkninger (Levine 2012), kritikk av studiene støtter også et paradigmeskifte til lavere doser for færre pasienter over kortere tid.
Disse problemene har pasienter forstått: «Pasientene og personalet har ulikt syn på om medisiner er nødvendig. Et av stridstemaene mellom pasientene og de ansatte er om medisiner er en nødvendig del av behandlingen. Som regel mener personalet at en pasient må bruke nevroleptika, mens pasienten selv ikke ønsker det.» (Erfaringskompetanse.no 2012:3. Tvang i psykisk helsevern. Ansatte og misfornøyde brukeres ulike oppfatninger). «Brukerne påpeker at de trenger omsorg og aktiviteter fremfor medisiner.»(«BRUKER SPØR BRUKER» Delrapport I til sluttrapport for Prosjekt Kvalitetsforbedring gjennom brukererfaring).
Pasientene deler ikke psykiatriens myter om at alle må medisineres og mer enn to tredjedeler (CATIE 72 %) slutter pga. bivirkninger og manglende positiv virkning. Kunnskapssenteret (2009). Effekt og sikkerhet av første- og annengenerasjons antipsykotika ved schizofreni hos voksne. Rapport 8–2009 rapporterer side 76: «Pasienter som behandles med antipsykotika har vist å ha stort frafall fra behandlingen (39). ... Størrelsen på frafall er rapportert opptil 93 % i de inkluderte studiene».
Medikamentfri psykiatrisk behandling – hva mener pasientene? konkluderer:
52
av 100 pasienter innlagt i psykiatrisk institusjon ville ha ønsket
et medikamentfritt behandlingstilbud dersom det fantes.
Andelen
som ville ha ønsket et medikamentfritt behandlingstilbud, var høyest
blant pasienter innlagt etter tvungen hjemmel og blant pasienter som
opplevde dårlig effekt av psykofarmaka.
Hvordan klarer psykiaterne å overbevise 97,3% (Bergström et al. 2018) av pasientene å ta antipsykotoka når det er bare evidens for at 9% opplever symptomlette for akutte psykoser? Merete Nesset fortalte i sitt foredrag på Amaliedagene 2018 å ha blitt forklart: "Du har en alvorlig sinnslidelse og må stå på medisiner resten av livet" (psykiater Torgeir Husby) og "Uten disse medisiner blir hjernen din ødelagt. Det viser internasjonal forskning" (Synne Sørheim). Psykiaterne Husby og Sørheim er offentlig kjent gjennom den første Breivik sakkyndigerklæring. Tingretten hadde gode grunner å underkjenne denne rettspsykiatriske vurdering. En ansatt fortalte: «Min primæroppgave er på avdelingen er å realitetsorientere sånna gærninger som deg». Hva om psykiatri feier på sin egen dør og slutter å fornærme alvorlig lidende pasienter?
I FHI Rapport 8–2009 «Effekt av antipsykotika ved schizofreni hos voksne» side 76 står det:
Størrelsen på frafall er rapportert opptil 93 % i de inkluderte studiene. Det er et problem at pasienter som trenger et legemiddel slutter å ta dette.
De høye frafall som rapporteres for pasienter på antipsykotikabehandling illustrerer at dette er en vanskelig pasientgruppe å behandle. På grunn av sykdommen er mange ofte mistenksomme og skeptiske til behandlingen.
Pasientene får skylden og ansees som problemet. Dokumentert lav effekt (9%) og mange bivirkninger (94%) ignoreres.
Ifølge retningslinjene skal alle pasienter behandles med både antipsykotika og psykososial behandling. Den nyeste forskning viser at psyksosial terapi alene er ikke dårligere enn sammen med antipsykotika: Francey et al. 2020 «The selected sample recruited to this study, psychosocial treatment alone was not inferior to psychosocial treatment plus antipsychotic medication». Morrison et al. 2020: «This trial is the first to show that a head-to-head clinical trial comparing psychological intervention, antipsychotics, and their combination is safe in young people with first-episode psychosis.» Dermed er antipsykotika ikke nødvendig, sett fra behandlingseffekt.
Referanse:
5.11.18: Geir Smedslund, Camilla Stoltenberg, Folkehelseinstituttet: Noen oppklaringer om langtidseffekter av antipsykotika. Tidsskrift for den norske legeforening. 2018;138:1508-9
Sammenlikning av evidens for nevroleptika og medisinfri behandling. Negativ evidens fra erfaringsdata for langtidsmedisinering http://wkeim.bplaced.net/files/medisinfri-kunnskapsgrunnlag.html
Bergstrøm et al. 2018. Psychiatry Research Volume 270, December 2018, Pages 168-175. The family-oriented open dialogue approach in the treatment of first-episode psychosis: Nineteen–year outcomes https://www.sciencedirect.com/science/article/pii/S0165178117323338
Antipsychotics as a drug treatment for schizophrenia and other psychotic disorders. Review of the evidence for their short-term use, their adverse effects, and their effect on long-term outcomes. The primary purpose of this review is to detail the research on long-term outcomes: https://www.madinamerica.com/drug-info-antipsychotics-schizophrenia/